
A menudo se dice que la depresión es el resultado de un desequilibrio químico, pero esa forma de hablar no capta cuán compleja es la enfermedad. La investigación sugiere que la depresión no surge simplemente por tener demasiado o muy poco de ciertos químicos cerebrales. Más bien, hay muchas causas posibles de depresión, incluida la regulación defectuosa del estado de ánimo por parte del cerebro, la vulnerabilidad genética, los eventos estresantes de la vida, los medicamentos y los problemas médicos. Se cree que varias de estas fuerzas interactúan para provocar depresión.
Para estar seguros, los químicos están involucrados en este proceso, pero no se trata simplemente de que un químico sea demasiado bajo y otro demasiado alto. Más bien, hay muchos químicos involucrados, que trabajan tanto dentro como fuera de las células nerviosas. Hay millones, incluso miles de millones, de reacciones químicas que conforman el sistema dinámico que es responsable de su estado de ánimo, percepciones y cómo experimenta la vida.
Con este nivel de complejidad, puede ver cómo dos personas pueden tener síntomas similares de depresión, pero el problema en el interior y, por lo tanto, qué tratamientos funcionarán mejor, puede ser completamente diferente.
Los investigadores han aprendido mucho sobre la biología de la depresión. Han identificado genes que hacen que las personas sean más vulnerables a los estados de ánimo bajos e influyen en la forma en que un individuo responde a la terapia con medicamentos. Un día, estos descubrimientos deberían conducir a un tratamiento mejor y más individualizado (consulte «Del laboratorio al botiquín»), pero es probable que falten años. Y aunque los investigadores ahora saben más que nunca sobre cómo el cerebro regula el estado de ánimo, su comprensión de la biología de la depresión está lejos de ser completa.
Lo que sigue es una visión general de la comprensión actual de los principales factores que se cree que juegan un papel en las causas de la depresión.
El impacto del cerebro en la depresión.
La tradición popular dice que las emociones residen en el corazón. Sin embargo, la ciencia rastrea el asiento de tus emociones hasta el cerebro. Ciertas áreas del cerebro ayudan a regular el estado de ánimo. Los investigadores creen que, más importante que los niveles de químicos cerebrales específicos, las conexiones de las células nerviosas, el crecimiento de las células nerviosas y el funcionamiento de los circuitos nerviosos tienen un gran impacto en la depresión. Aún así, su comprensión de las bases neurológicas del estado de ánimo es incompleta.
Regiones que afectan el estado de ánimo.
Las formas cada vez más sofisticadas de imágenes cerebrales, como la tomografía por emisión de positrones (PET), la tomografía computarizada por emisión de un solo fotón (SPECT) y la imagen por resonancia magnética funcional (fMRI), permiten una mirada mucho más cercana al cerebro en funcionamiento de lo que era posible en el pasado . Una exploración fMRI, por ejemplo, puede rastrear los cambios que tienen lugar cuando una región del cerebro responde durante varias tareas. Una exploración PET o SPECT puede mapear el cerebro midiendo la distribución y la densidad de los receptores de neurotransmisores en ciertas áreas.
El uso de esta tecnología ha llevado a una mejor comprensión de qué regiones del cerebro regulan el estado de ánimo y cómo otras funciones, como la memoria, pueden verse afectadas por la depresión. Las áreas que juegan un papel importante en la depresión son la amígdala, el tálamo y el hipocampo (ver Figura 1).
La investigación muestra que el hipocampo es más pequeño en algunas personas deprimidas. Por ejemplo, en un estudio de fMRI publicado en The Journal of Neuroscience , los investigadores estudiaron a 24 mujeres que tenían antecedentes de depresión. En promedio, el hipocampo era 9% a 13% más pequeño en mujeres deprimidas en comparación con aquellas que no estaban deprimidas. Cuantos más episodios de depresión tenía una mujer, más pequeño era el hipocampo. El estrés, que desempeña un papel en la depresión, puede ser un factor clave aquí, ya que los expertos creen que el estrés puede suprimir la producción de nuevas neuronas (células nerviosas) en el hipocampo.
Los investigadores están explorando posibles vínculos entre la producción lenta de nuevas neuronas en el hipocampo y los estados de ánimo bajos. Un hecho interesante sobre los antidepresivos respalda esta teoría. Estos medicamentos aumentan de inmediato la concentración de mensajeros químicos en el cerebro (neurotransmisores). Sin embargo, las personas generalmente no comienzan a sentirse mejor durante varias semanas o más. Los expertos se han preguntado por qué, si la depresión fue principalmente el resultado de bajos niveles de neurotransmisores, las personas no se sienten mejor tan pronto como aumentan los niveles de neurotransmisores.
La respuesta puede ser que el estado de ánimo solo mejora a medida que los nervios crecen y forman nuevas conexiones, un proceso que lleva semanas. De hecho, los estudios en animales han demostrado que los antidepresivos estimulan el crecimiento y la ramificación mejorada de las células nerviosas en el hipocampo. Entonces, según la teoría, el valor real de estos medicamentos puede estar en generar nuevas neuronas (un proceso llamado neurogénesis), fortalecer las conexiones de las células nerviosas y mejorar el intercambio de información entre los circuitos nerviosos. Si ese es el caso, se podrían desarrollar medicamentos para la depresión que promuevan específicamente la neurogénesis, con la esperanza de que los pacientes vean resultados más rápidos que con los tratamientos actuales.
Figura 1: áreas del cerebro afectadas por la depresión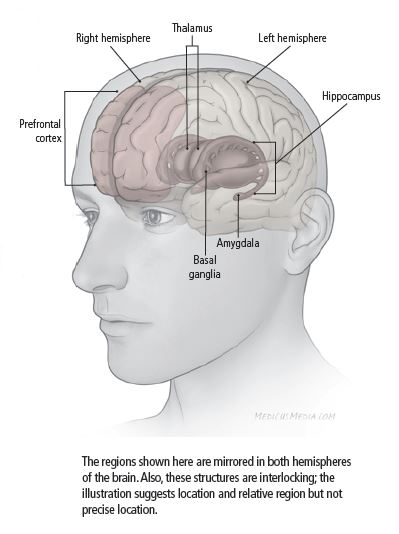 Amígdala: la amígdala es parte del sistema límbico, un grupo de estructuras profundas en el cerebro que se asocia con emociones como la ira, el placer, la tristeza, el miedo y la excitación sexual. La amígdala se activa cuando una persona recuerda recuerdos cargados de emociones, como una situación aterradora. La actividad en la amígdala es mayor cuando una persona está triste o clínicamente deprimida. Este aumento de la actividad continúa incluso después de la recuperación de la depresión.Tálamo: el tálamo recibe la mayoría de la información sensorial y la transmite a la parte apropiada de la corteza cerebral, que dirige funciones de alto nivel como el habla, las reacciones conductuales, el movimiento, el pensamiento y el aprendizaje. Algunas investigaciones sugieren que el trastorno bipolar puede ser el resultado de problemas en el tálamo, lo que ayuda a vincular la entrada sensorial con sentimientos agradables y desagradables.Hipocampo: El hipocampo es parte del sistema límbico y tiene un papel central en el procesamiento de la memoria y el recuerdo a largo plazo. La interacción entre el hipocampo y la amígdala podría explicar el dicho «una vez mordido, dos veces tímido». Es esta parte del cerebro la que registra el miedo cuando te enfrentas a un perro ladrador y agresivo, y el recuerdo de tal experiencia puede hacerte desconfiar de los perros con los que te cruzas más tarde en la vida. El hipocampo es más pequeño en algunas personas deprimidas, y la investigación sugiere que la exposición continua a la hormona del estrés perjudica el crecimiento de las células nerviosas en esta parte del cerebro. Amígdala: la amígdala es parte del sistema límbico, un grupo de estructuras profundas en el cerebro que se asocia con emociones como la ira, el placer, la tristeza, el miedo y la excitación sexual. La amígdala se activa cuando una persona recuerda recuerdos cargados de emociones, como una situación aterradora. La actividad en la amígdala es mayor cuando una persona está triste o clínicamente deprimida. Este aumento de la actividad continúa incluso después de la recuperación de la depresión.Tálamo: el tálamo recibe la mayoría de la información sensorial y la transmite a la parte apropiada de la corteza cerebral, que dirige funciones de alto nivel como el habla, las reacciones conductuales, el movimiento, el pensamiento y el aprendizaje. Algunas investigaciones sugieren que el trastorno bipolar puede ser el resultado de problemas en el tálamo, lo que ayuda a vincular la entrada sensorial con sentimientos agradables y desagradables.Hipocampo: El hipocampo es parte del sistema límbico y tiene un papel central en el procesamiento de la memoria y el recuerdo a largo plazo. La interacción entre el hipocampo y la amígdala podría explicar el dicho «una vez mordido, dos veces tímido». Es esta parte del cerebro la que registra el miedo cuando te enfrentas a un perro ladrador y agresivo, y el recuerdo de tal experiencia puede hacerte desconfiar de los perros con los que te cruzas más tarde en la vida. El hipocampo es más pequeño en algunas personas deprimidas, y la investigación sugiere que la exposición continua a la hormona del estrés perjudica el crecimiento de las células nerviosas en esta parte del cerebro. |
Comunicación de la célula nerviosa
El objetivo final en el tratamiento de la biología de la depresión es mejorar la capacidad del cerebro para regular el estado de ánimo. Ahora sabemos que los neurotransmisores no son la única parte importante de la maquinaria. Pero tampoco disminuyamos su importancia. Están profundamente involucrados en cómo las células nerviosas se comunican entre sí. Y son un componente de la función cerebral que a menudo podemos influir para fines buenos.
Los neurotransmisores son sustancias químicas que transmiten mensajes de neurona a neurona. Un medicamento antidepresivo tiende a aumentar la concentración de estas sustancias en los espacios entre las neuronas (las sinapsis). En muchos casos, este cambio parece darle al sistema un empujón suficiente para que el cerebro pueda hacer su trabajo mejor.
Cómo funciona el sistema Si entrenó un microscopio de alta potencia en una porción de tejido cerebral, es posible que pueda ver una red de neuronas trenzadas sueltas que envían y reciben mensajes. Si bien cada célula del cuerpo tiene la capacidad de enviar y recibir señales, las neuronas están especialmente diseñadas para esta función. Cada neurona tiene un cuerpo celular que contiene las estructuras que cualquier célula necesita para prosperar. Extendiéndose desde el cuerpo celular hay fibras cortas y ramificadas llamadas dendritas y una fibra más larga y prominente llamada axón.
Una combinación de señales eléctricas y químicas permite la comunicación dentro y entre las neuronas. Cuando una neurona se activa, pasa una señal eléctrica desde el cuerpo de la célula hacia el extremo del axón (conocido como terminal del axón), donde se almacenan los mensajeros químicos llamados neurotransmisores. La señal libera ciertos neurotransmisores en el espacio entre esa neurona y la dendrita de una neurona vecina. Ese espacio se llama sinapsis. A medida que aumenta la concentración de un neurotransmisor en la sinapsis, las moléculas de neurotransmisor comienzan a unirse con receptores incrustados en las membranas de las dos neuronas (ver Figura 2).
La liberación de un neurotransmisor de una neurona puede activar o inhibir una segunda neurona. Si la señal se está activando o es excitadora, el mensaje continúa pasando más allá de esa ruta neural particular. Si es inhibitoria, la señal se suprimirá. El neurotransmisor también afecta a la neurona que lo liberó. Una vez que la primera neurona ha liberado una cierta cantidad de la sustancia química, un mecanismo de retroalimentación (controlado por los receptores de esa neurona) le indica a la neurona que deje de bombear el neurotransmisor y comience a llevarlo de regreso a la célula. Este proceso se llama reabsorción o recaptación. Las enzimas descomponen las moléculas de neurotransmisores restantes en partículas más pequeñas.
Cuando el sistema falla. Las células cerebrales generalmente producen niveles de neurotransmisores que mantienen los sentidos, el aprendizaje, los movimientos y los estados de ánimo a la par. Pero en algunas personas que están severamente deprimidas o maníacas, los sistemas complejos que logran esto salen mal. Por ejemplo, los receptores pueden ser demasiado sensibles o insensibles a un neurotransmisor específico, lo que hace que su respuesta a su liberación sea excesiva o inadecuada. O un mensaje podría debilitarse si la célula de origen bombea muy poco neurotransmisor o si una recaptación demasiado eficiente absorbe demasiado antes de que las moléculas tengan la oportunidad de unirse a los receptores de otras neuronas. Cualquiera de estas fallas del sistema podría afectar significativamente el estado de ánimo.
Tipos de neurotransmisores. Los científicos han identificado muchos neurotransmisores diferentes. Aquí hay una descripción de algunos que se cree que juegan un papel en la depresión:
- La acetilcolina mejora la memoria y participa en el aprendizaje y el recuerdo.
- La serotonina ayuda a regular el sueño, el apetito y el estado de ánimo e inhibe el dolor. La investigación respalda la idea de que algunas personas deprimidas han reducido la transmisión de serotonina. Los bajos niveles de un subproducto de la serotonina se han relacionado con un mayor riesgo de suicidio.
- La norepinefrina constriñe los vasos sanguíneos y aumenta la presión arterial. Puede provocar ansiedad y estar involucrado en algunos tipos de depresión. También parece ayudar a determinar la motivación y la recompensa.
- La dopamina es esencial para el movimiento. También influye en la motivación y juega un papel en cómo una persona percibe la realidad. Los problemas en la transmisión de dopamina se han asociado con la psicosis, una forma severa de pensamiento distorsionado caracterizado por alucinaciones o delirios. También está involucrado en el sistema de recompensa del cerebro, por lo que se cree que juega un papel en el abuso de sustancias.
- El glutamato es una molécula pequeña que se cree que actúa como un neurotransmisor excitador y desempeña un papel en el trastorno bipolar y la esquizofrenia. El carbonato de litio, un conocido estabilizador del estado de ánimo utilizado para tratar el trastorno bipolar, ayuda a prevenir el daño a las neuronas en el cerebro de las ratas expuestas a altos niveles de glutamato. Otra investigación en animales sugiere que el litio podría estabilizar la recaptación de glutamato, un mecanismo que puede explicar cómo el fármaco suaviza los altibajos de la manía y los mínimos de la depresión a largo plazo.
- El ácido gamma-aminobutírico (GABA) es un aminoácido que los investigadores creen que actúa como un neurotransmisor inhibitorio. Se cree que ayuda a calmar la ansiedad.
Figura 2: Cómo se comunican las neuronas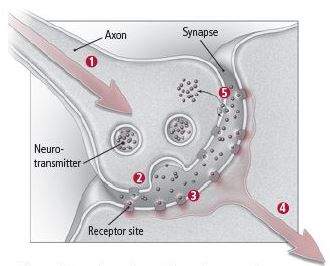 Una señal eléctrica viaja por el axón.Se liberan moléculas de neurotransmisores químicos.Las moléculas de neurotransmisores se unen a los sitios receptores.La señal es captada por la segunda neurona y se pasa o se detiene.La señal también es captada por la primera neurona, causando la recaptación, el proceso por el cual la célula que libera el neurotransmisor recupera algunas de las moléculas restantes. Una señal eléctrica viaja por el axón.Se liberan moléculas de neurotransmisores químicos.Las moléculas de neurotransmisores se unen a los sitios receptores.La señal es captada por la segunda neurona y se pasa o se detiene.La señal también es captada por la primera neurona, causando la recaptación, el proceso por el cual la célula que libera el neurotransmisor recupera algunas de las moléculas restantes. |
Efecto de los genes sobre el estado de ánimo y la depresión.
Cada parte de su cuerpo, incluido su cerebro, está controlada por genes. Los genes producen proteínas que están involucradas en procesos biológicos. A lo largo de la vida, diferentes genes se activan y desactivan, de modo que, en el mejor de los casos, producen las proteínas adecuadas en el momento adecuado. Pero si los genes se equivocan, pueden alterar su biología de manera que su estado de ánimo se vuelva inestable. En una persona genéticamente vulnerable a la depresión, cualquier estrés (por ejemplo, una fecha límite perdida en el trabajo o una enfermedad médica) puede desequilibrar este sistema.
El estado de ánimo se ve afectado por docenas de genes, y como nuestras dotaciones genéticas difieren, también lo hacen nuestras depresiones. La esperanza es que a medida que los investigadores identifiquen los genes involucrados en los trastornos del estado de ánimo y comprendan mejor sus funciones, el tratamiento de la depresión puede ser más individualizado y más exitoso. Los pacientes recibirían la mejor medicación para su tipo de depresión.
Otro objetivo de la investigación genética, por supuesto, es comprender cómo, exactamente, la biología hace que ciertas personas sean vulnerables a la depresión. Por ejemplo, varios genes influyen en la respuesta al estrés, dejándonos más o menos propensos a deprimirse en respuesta a problemas.
Quizás la forma más fácil de comprender el poder de la genética es mirar a las familias. Es bien sabido que la depresión y el trastorno bipolar se dan en familias. La evidencia más fuerte de esto proviene de la investigación sobre el trastorno bipolar. La mitad de las personas con trastorno bipolar tienen un pariente con un patrón similar de fluctuaciones del estado de ánimo. Los estudios de gemelos idénticos, que comparten un modelo genético, muestran que si un gemelo tiene trastorno bipolar, el otro tiene una probabilidad del 60% al 80% de desarrollarlo también. Estos números no se aplican a los gemelos fraternos, quienes, al igual que otros hermanos biológicos, comparten solo la mitad de sus genes. Si un gemelo fraterno tiene trastorno bipolar, el otro tiene un 20% de posibilidades de desarrollarlo.
La evidencia de otros tipos de depresión es más sutil, pero es real. Una persona que tiene un pariente de primer grado que sufrió depresión mayor tiene un aumento en el riesgo de la afección de 1.5% a 3% por encima de lo normal.
Un objetivo importante de la investigación genética, y esto es cierto en toda la medicina, es aprender la función específica de cada gen. Este tipo de información nos ayudará a descubrir cómo la interacción de la biología y el medio ambiente conduce a la depresión en algunas personas, pero no en otras.
| El temperamento da forma al comportamientoLa genética proporciona una perspectiva sobre la capacidad de recuperación ante los difíciles eventos de la vida. Pero no necesitas ser un genetista para comprenderte a ti mismo. Quizás una forma más intuitiva de ver la resiliencia es entender su temperamento. El temperamento, por ejemplo, lo excitante que eres o si tiendes a retirarte o involucrarte en situaciones sociales, está determinado por tu herencia genética y por las experiencias que has tenido durante el curso de tu vida. Algunas personas pueden tomar mejores decisiones en la vida una vez que aprecian sus reacciones habituales hacia las personas y los acontecimientos de la vida.Los psicólogos cognitivos señalan que su visión del mundo y, en particular, sus suposiciones no reconocidas sobre cómo funciona el mundo también influyen en cómo se siente. Desarrollas tu punto de vista desde el principio y aprendes a recurrir automáticamente a él cuando se produce pérdida, decepción o rechazo. Por ejemplo, puede llegar a verse a sí mismo como indigno de amor, por lo que evita involucrarse con las personas en lugar de arriesgarse a perder una relación. O puede ser tan autocrítico que no puede soportar la más mínima crítica de los demás, lo que puede retrasar o bloquear el progreso de su carrera.Sin embargo, aunque el temperamento o la visión del mundo pueden influir en la depresión, ninguno de los dos es inmutable. La terapia y los medicamentos pueden cambiar los pensamientos y las actitudes que se han desarrollado con el tiempo. |
Eventos estresantes de la vida
En algún momento, casi todo el mundo se encuentra con eventos estresantes de la vida: la muerte de un ser querido, la pérdida de un trabajo, una enfermedad o una relación en espiral descendente. Algunos deben hacer frente a la pérdida temprana de un padre, la violencia o el abuso sexual. Si bien no todas las personas que enfrentan este estrés desarrollan un trastorno del estado de ánimo, de hecho, la mayoría no lo hacen, el estrés juega un papel importante en la depresión.
Como se explicó en la sección anterior, su composición genética influye en cuán sensible es a los eventos estresantes de la vida. Cuando la genética, la biología y las situaciones estresantes de la vida se unen, puede producirse depresión.
El estrés tiene sus propias consecuencias fisiológicas. Se desencadena una cadena de reacciones químicas y respuestas en el cuerpo. Si el estrés es de corta duración, el cuerpo generalmente vuelve a la normalidad. Pero cuando el estrés es crónico o el sistema se atasca a toda marcha, los cambios en el cuerpo y el cerebro pueden ser duraderos.
Cómo el estrés afecta al cuerpo
El estrés se puede definir como una respuesta física automática a cualquier estímulo que requiera que se ajuste al cambio. Cada amenaza real o percibida para su cuerpo desencadena una cascada de hormonas del estrés que produce cambios fisiológicos. Todos conocemos las sensaciones: el corazón late con fuerza, los músculos se tensan, la respiración se acelera y aparecen gotas de sudor. Esto se conoce como la respuesta al estrés.
La respuesta al estrés comienza con una señal de la parte de su cerebro conocida como hipotálamo. El hipotálamo se une a la glándula pituitaria y las glándulas suprarrenales para formar un trío conocido como el eje hipotálamo-pituitario-adrenal (HPA), que gobierna una multitud de actividades hormonales en el cuerpo y también puede desempeñar un papel en la depresión.
Cuando se avecina una amenaza física o emocional, el hipotálamo secreta la hormona liberadora de corticotropina (CRH), que tiene el trabajo de despertar su cuerpo. Las hormonas son sustancias químicas complejas que llevan mensajes a los órganos o grupos de células en todo el cuerpo y desencadenan ciertas respuestas. La CRH sigue un camino hacia la glándula pituitaria, donde estimula la secreción de la hormona adrenocorticotrópica (ACTH), que pulsa en el torrente sanguíneo. Cuando la ACTH llega a las glándulas suprarrenales, provoca la liberación de cortisol.
El impulso del cortisol prepara tu cuerpo para luchar o huir. Su corazón late más rápido, hasta cinco veces más rápido de lo normal, y su presión arterial aumenta. Su respiración se acelera a medida que su cuerpo absorbe oxígeno adicional. Los sentidos agudizados, como la vista y el oído, te hacen estar más alerta.
La CRH también afecta la corteza cerebral, parte de la amígdala y el tronco encefálico. Se cree que juega un papel importante en la coordinación de sus pensamientos y comportamientos, reacciones emocionales y respuestas involuntarias. Al trabajar a lo largo de una variedad de vías neuronales, influye en la concentración de neurotransmisores en todo el cerebro. Las perturbaciones en los sistemas hormonales, por lo tanto, pueden afectar los neurotransmisores y viceversa.
Normalmente, un circuito de retroalimentación permite al cuerpo desactivar las defensas de «lucha o huida» cuando la amenaza pasa. Sin embargo, en algunos casos, las compuertas nunca se cierran correctamente y los niveles de cortisol aumentan con demasiada frecuencia o simplemente se mantienen altos. Esto puede contribuir a problemas como presión arterial alta, supresión inmune, asma y posiblemente depresión.
Los estudios han demostrado que las personas que están deprimidas o tienen distimia generalmente tienen niveles elevados de CRH. Se sabe que los antidepresivos y la terapia electroconvulsiva reducen estos altos niveles de CRH. A medida que los niveles de CRH vuelven a la normalidad, los síntomas depresivos disminuyen. La investigación también sugiere que el trauma durante la infancia puede afectar negativamente el funcionamiento de CRH y el eje HPA durante toda la vida.
Pérdidas tempranas y trauma
Ciertos eventos pueden tener consecuencias físicas y emocionales duraderas. Los investigadores han descubierto que las pérdidas tempranas y el trauma emocional pueden hacer que las personas sean más vulnerables a la depresión más adelante en la vida.
Las pérdidas tempranas profundas, como la muerte de un padre o la retirada del afecto de un ser querido, pueden resonar a lo largo de la vida y, finalmente, expresarse como depresión. Cuando una persona desconoce la fuente de su enfermedad, no puede pasar fácilmente la depresión. Además, a menos que la persona obtenga una comprensión consciente de la fuente de la afección, las pérdidas o decepciones posteriores pueden desencadenar su regreso.
Los traumas también pueden estar grabados indeleblemente en la psique. Un estudio pequeño pero intrigante en el Journal of the American Medical Association mostró que las mujeres que fueron abusadas física o sexualmente cuando eran niños tenían respuestas de estrés más extremas que las mujeres que no habían sido maltratadas. Las mujeres tenían niveles más altos de las hormonas del estrés ACTH y cortisol, y sus corazones latían más rápido cuando realizaban tareas estresantes, como resolver ecuaciones matemáticas o hablar frente a una audiencia.
Muchos investigadores creen que el trauma temprano causa cambios sutiles en la función cerebral que explican los síntomas de depresión y ansiedad. Las regiones clave del cerebro involucradas en la respuesta al estrés pueden alterarse a nivel químico o celular. Los cambios pueden incluir fluctuaciones en la concentración de neurotransmisores o daño a las células nerviosas. Sin embargo, se necesita más investigación para aclarar la relación entre el cerebro, el trauma psicológico y la depresión.
| Trastorno afectivo estacional: cuando el invierno trae la tristezaMuchas personas se sienten tristes cuando disminuye el verano, pero algunas desarrollan depresión con el cambio de estación. Conocido como trastorno afectivo estacional (TAE), esta forma de depresión afecta a aproximadamente del 1% al 2% de la población, en particular las mujeres y los jóvenes.SAD parece ser provocado por una exposición más limitada a la luz del día; Por lo general, aparece durante los meses de otoño o invierno y desaparece en la primavera. Los síntomas son similares a la depresión general e incluyen letargo, pérdida de interés en actividades que antes eran placenteras, irritabilidad, incapacidad para concentrarse y un cambio en los patrones de sueño, el apetito o ambos.Para combatir el TAE, los médicos sugieren hacer ejercicio, particularmente actividades al aire libre durante el día. Exponerse a la luz artificial brillante también puede ayudar. La terapia de luz, también llamada fototerapia, generalmente implica sentarse cerca de una fuente de luz especial que es mucho más intensa que la luz interior normal durante 30 minutos cada mañana. La luz debe entrar a través de tus ojos para ser efectiva; No se ha demostrado que la exposición de la piel funcione. Algunas personas se sienten mejor después de un solo tratamiento con luz, pero la mayoría de las personas requieren al menos unos días de tratamiento y algunas necesitan varias semanas. Puede comprar cajas que emitan la intensidad de luz adecuada (10,000 lux) con una cantidad mínima de luz ultravioleta sin receta, pero es mejor trabajar con un profesional que pueda monitorear su respuesta.La terapia de luz tiene pocos efectos secundarios, pero debe tener en cuenta los siguientes problemas potenciales:Puede causar ansiedad leve, nerviosismo, dolores de cabeza, despertar temprano o fatiga visual.Existe evidencia de que la terapia de luz puede desencadenar un episodio maníaco en personas que son vulnerables.Si bien no hay pruebas de que la terapia con luz pueda agravar un problema ocular, aún debe discutir cualquier enfermedad ocular con su médico antes de comenzar la terapia con luz. Del mismo modo, dado que pueden producirse erupciones, informe a su médico sobre cualquier afección de la piel.Algunas drogas o hierbas (por ejemplo, la hierba de San Juan) pueden volverlo sensible a la luz.Si la terapia de luz no es útil, los antidepresivos pueden ofrecer alivio. |
Problemas médicos
Ciertos problemas médicos están relacionados con trastornos del estado de ánimo significativos y duraderos. De hecho, las enfermedades médicas o los medicamentos pueden estar en la raíz de hasta 10% a 15% de todas las depresiones.
Entre los culpables más conocidos se encuentran dos desequilibrios de la hormona tiroidea. Un exceso de hormona tiroidea (hipertiroidismo) puede desencadenar síntomas maníacos. Por otro lado, el hipotiroidismo, una condición en la cual su cuerpo produce muy poca hormona tiroidea, a menudo conduce al agotamiento y la depresión.
La enfermedad cardíaca también se ha relacionado con la depresión, con hasta la mitad de los sobrevivientes de ataques cardíacos que se sienten tristes y muchos tienen depresión significativa. La depresión puede significar problemas para los pacientes cardíacos: se ha relacionado con una recuperación más lenta, problemas cardiovasculares futuros y un mayor riesgo de morir en aproximadamente seis meses. Aunque los médicos han dudado en dar a los pacientes cardíacos medicamentos para la depresión más antiguos llamados antidepresivos tricíclicos debido a su impacto en los ritmos cardíacos, los inhibidores selectivos de la recaptación de serotonina parecen seguros para las personas con afecciones cardíacas.
Las siguientes condiciones médicas también se han asociado con la depresión y otros trastornos del estado de ánimo:
- afecciones neurológicas degenerativas, como esclerosis múltiple, enfermedad de Parkinson, enfermedad de Alzheimer y enfermedad de Huntington
- carrera
- algunas deficiencias nutricionales, como la falta de vitamina B12
- otros trastornos endocrinos, como problemas con la paratiroides o las glándulas suprarrenales que hacen que produzcan muy poca o demasiada cantidad de hormonas particulares
- ciertas enfermedades del sistema inmunitario, como el lupus
- algunos virus y otras infecciones, como la mononucleosis, la hepatitis y el VIH
- cáncer
- disfunción eréctil en hombres.
Al considerar la conexión entre los problemas de salud y la depresión, una pregunta importante que debe abordarse es qué vino primero, la afección médica o los cambios de humor. No hay duda de que el estrés de tener ciertas enfermedades puede desencadenar la depresión. En otros casos, la depresión precede a la enfermedad médica e incluso puede contribuir a ella. Para averiguar si los cambios de humor ocurrieron por sí solos o como resultado de una enfermedad médica, un médico considera cuidadosamente el historial médico de una persona y los resultados de un examen físico.
Si la depresión o la manía surge de un problema médico subyacente, los cambios de humor deberían desaparecer después de que se trata la afección médica. Si tiene hipotiroidismo, por ejemplo, el letargo y la depresión a menudo aumentan una vez que el tratamiento regula el nivel de hormona tiroidea en la sangre. Sin embargo, en muchos casos, la depresión es un problema independiente, lo que significa que para tener éxito, el tratamiento debe abordar la depresión directamente.
Medicamentos para la depresión
A veces, los síntomas de depresión o manía son un efecto secundario de ciertos medicamentos, como los esteroides o los medicamentos para la presión arterial. Asegúrese de decirle a su médico o terapeuta qué medicamentos toma y cuándo comenzaron sus síntomas. Un profesional puede ayudar a determinar si un nuevo medicamento, un cambio en la dosis o las interacciones con otras drogas o sustancias podrían estar afectando su estado de ánimo.
Tenga en cuenta lo siguiente con respecto a los medicamentos que pueden afectar la depresión y el estado de ánimo:
- Los investigadores no están de acuerdo sobre si algunas de estas drogas, como las píldoras anticonceptivas o el propranolol, afectan el estado de ánimo lo suficiente como para ser un factor significativo.
- La mayoría de las personas que toman los medicamentos enumerados no experimentarán cambios de humor, aunque tener antecedentes familiares o personales de depresión puede hacerlo más vulnerable a dicho cambio.
- Algunas de las drogas causan síntomas como malestar general (una sensación general de estar enfermo o incómodo) o pérdida de apetito que puede confundirse con depresión.
- Incluso si está tomando uno de estos medicamentos, su depresión puede surgir de otras fuentes.
Leer, comprender la depresión y compartirla con las personas más cercanas a usted podría ayudarlo a mejorar su vida o la vida de alguien cercano a usted.


Deja un comentario